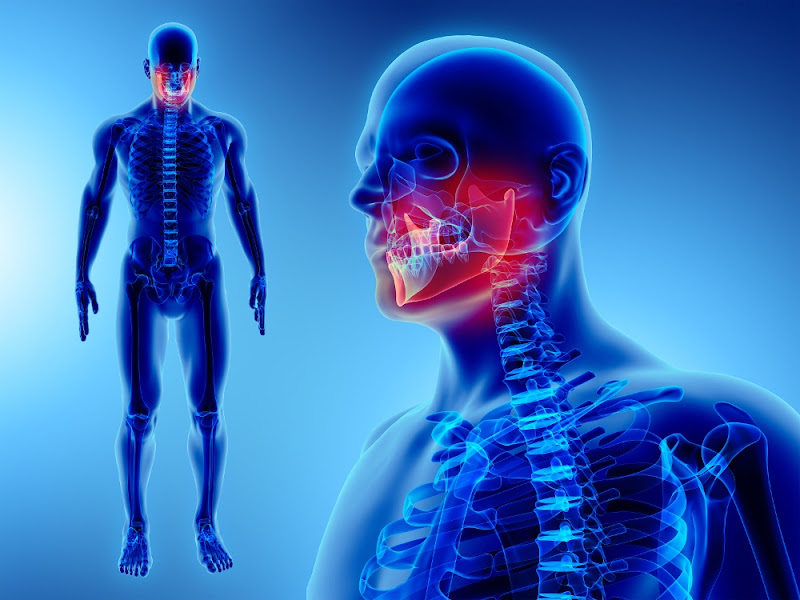
L'apparato stomatognatico con le sue funzioni di fonazione, masticazione, deglutizione, sbadiglio, sorriso, morso (un tempo arma di difesa/attacco, oggi perlopiù sintomo/abitudine da stress) e, in maniera complementare, respirazione, è integrato in maniera importante col sistema tonico posturale. E' infatti ormai accertato scientificamente che errori occlusali (malocclusioni) e/o disfunzioni stomatognatiche possono determinare disfunzioni (disturbi) cranio cervico mandibolari (DCCM) in grado, a loro volta, di generare squilibri posturali, più o meno gravi, con varie problematiche e sofferenze derivanti.
I più importanti argomenti a sostegno dell'ipotesi dell'esistenza di un sistema cranio-vertebrale sono:
- Le tappe del lungo percorso filogenetico dell'uomo sembrano riprodursi a grande velocità nei primi anni di vita dei bambini. Ai cambiamenti della morfologia del cranio e della faccia corrisponde un cambiamento parallelo della colonna vertebrale (così come accade per il piede) e quindi della postura. Deglutizione, masticazione, equilibrio occlusale, estero-propriocezione del piede e quindi postura giungono contemporaneamente a completa maturazione a circa 6 anni, infatti, con la comparsa dei primi molari. L'apparato stomatognatico, al pari del piede, rappresenta un punto di unione tra le catene muscolari anteriori e posteriori all'interno del sistema miofasciale. Da sottolineare il ruolo da "perno" strutturale e funzionale svolto dall'osso ioide.
- L'ampiezza dell'area corticale riservata a faccia, lingua e relative funzioni, come si evidenzia dall'homunculus (più del 50% dell'area dell'omuncolo motorio e sensorio è rappresentata dai piedi e dall'apparato stomatognatico), e la presenza dell'innervazione più diversificata, composta da 5 nervi cranici (trigemino, facciale o faciale, accessorio del vago, ipoglosso e glossofaringeo).
Per comprendere meglio la correlazione biomeccanica tra postura e occlusione è importante ricordare che i muscoli striati del corpo possono mutare la loro azione a seconda del capo che risulta fisso per la stabilizzazione dei segmenti ossei su cui si inserisce. Tutta la fisiologia del movimento mandibolare si basa su questo concetto fondamentale: i muscoli che prendono inserzione sulla mandibola si muovono partendo da due possibili punti fissi, il cranio e l’osso ioide .
In presenza di corretto allineamento posturale, avremo una stabilizzazione della testa sulla cervicale, grazie all'armonica funzione dei muscoli estensori (spleni, muscoli lungo del capo e del collo, semispinali, muscoli retti e obliqui del capo o sub-occipitali, muscoli del dorso) e flessori (sterno-cleido-mastoideo, scaleni) del tratto cervicale e dell'osso ioide (muscoli sopraioidei e sottoioidei). In tale situazione, i muscoli temporali, masseteri e pterigoidei interni contraendosi elevano la mandibola, prendendo come punto fisso il cranio, mentre la contrazione dei muscoli sopraioidei abbassa la mandibola (punto fisso sul complesso faringe-ioide-rachide); solo in estrema apertura della bocca si ha un leggera estensione del capo sul collo.
E' facile intuire che, di conseguenza, in caso di postura scorretta, in cui ad esempio è presente un'anteriorizzazione della testa (con rettilinizzazione cervicale), avremo uno scompenso di tono muscolare di base fra i muscoli anteriori e posteriori del collo (e quindi delle rispettive catene muscolari) a cui spesso si aggiunge un'abitudine al serramento mandibolare (da stress), che andrà a incidere, in modo particolare, a livello dell'articolazione atlanto-occipitale e dell'apparato stomatognatico.
La mandibola, principale osso mobile dell'apparato stomatognatico, è connessa meccanicamente al cranio attraverso due articolazioni simmetriche, articolazioni temporo-mandibolari (ATM), dotate di grande libertà di movimento. Esse, data l'incogruenza delle superfici articolari, presentano un cuscinetto articolare (disco fibro-cartilagineo), il menisco, che svolge funzione di ammortizzamento, lubrificazione e scorrimento. Infatti i condili mandibolari (teste articolari dei rami mandibolari) non solo ruotano su stessi, all'interno delle cavità o fosse glenoidee (aprendo la bocca per circa 20-25 mm), ma possono anche scorrere in avanti per permettere una maggiore apertura della bocca, consentendo così il pieno espletamento meccanico delle funzioni dell'apparato stomatognatico.
Le articolazioni temporo-mandibolari costituiscono due strutture anatomiche funzionalmente inseparabili e in stretta relazione con un sistema complesso e interconneso di legamenti, ossa, muscoli, nervi e vasi sanguigni. Esse, infatti, fanno parte di quella catena dinamico-funzionale dell'attività stomatognatica in cui rientrano le strutture scheletriche mandibolari e mascellari con l'osso ioide e il complesso faringeo, le guance, i denti e il paradonto, la lingua, il sistema legamentoso e neuro-muscolare, nonché i sistemi vascolare e linfatico.
Le articolazioni temporomandibolari (ATM) umane sommano insieme le caratteristiche dinamico-morfo-funzionali delle specie carnivore ed erbivore. Gli animali carnivori hanno un'articolazione a cerniera preposta ai movimenti di apertura e chiusura, cioè ad azioni di forza esclusivamente verticale. Negli erbivori, al contrario, sono sviluppati principalmente i movimenti di lateralità. Le ATM dei primati, e quelle umane in particolare, presentano una morfologia che è la risultante degli effetti dei movimenti di apertura a cerniera, di protrusione-retrusione e di lateralità destra-sinistra, nonché del movimento di circumduzione, risultante dalla loro somma e combinazione. Tutti questi movimenti sono possibili grazie a una serie di muscoli appartenenti al cranio e al collo (muscoli masticatori).
I movimenti mandibolari sul piano sagittale, che vengono effettuati tramite i muscoli masticatori, sono quattro: apertura (muscoli pterigoideo esterno o laterale e sopraioidei), chiusura, protrusione (scivolamento anteriore, muscoli pterigoideo interno o mediale ed esterno o laterale) e retrusione (scivolamento posteriore, muscoli temporale e digastrico). Questi movimenti risultano fisiologicamente inscindibili e, in condizioni di normalità, analizzando lo spostamento di un punto incisivo inferiore, si succedono secondo il caratteristico schema di Posselt.
Nel movimento di apertura della mandibola, il passaggio dalla corretta occlusione (occlusione centrica) alla posizione di riposo avviene per rotazione di circa 2 gradi attorno all'asse bicondilare (orizzontale). Successivamente i condili ruotano ulteriormente anteriormente fino a circa 10-12 gradi "a cerniera" (in questa fase infatti il movimento traslatorio è minimo, circa 1-2 mm) consentendo un'apertura di 20-25 mm tra i margini dei denti incisivi delle due arcate (un'apertura fisiologica è quindi superiore ai 2-2,5 cm che è l'ampiezza data dalla sola rotazione dei condili mandibolari nelle fosse glenoidee). L'ulteriore abbassamento mandibolare avviene per traslazione anteriore e inferiore (protusione) dei condili e del disco articolare (spostamenti sull'asse sagittale e verticale), lungo il cosiddetto tragitto condilare, fino al tubercolo articolare dell'osso temporale, il cui apice viene quasi raggiunto tramite un ulteriore movimento antero-rotatorio del condilo; lo spazio di massima apertura fra incisivi superiori e inferiori è di circa 5-6 cm.
Il movimento di chiusura mandibolare, partendo dalla posizione di massima apertura, inizia con una rotazione posteriore del condilo, col disco articolare che resta fermo anteriormente, e prosegue con un movimento combinato di retro-rotazione e traslazione posteriore-superiore (retrusione) dei condili e dei dischi articolari che rientrano in sede (cavità glenoidea dell'osso temporale). Il movimento di chiusura risulta quindi posteriore rispetto a quello di apertura.
I movimenti di retrusione, protrusione (e di lateralità) fisiologici hanno un valore pari ca. 1/4 dei movimenti di apertura della bocca. La massima traslazione dei condili in protrusione coincide con quella della massima apertura mandibolare (gli incisivi inferiori oltrepassano anteriormente i superiori di 7-10 mm).
I movimenti di lateralità della mandibola (detti anche abduzione-adduzione) avvengono normalmente durante la masticazione, in particolare, degli alimenti di origine vegetale. In tali azioni rientra il ruolo dei muscoli pterigoideo laterale e mediale. Come per i movimenti protrusivi, anche quelli di lateralità sono considerati fisiologici quando il loro valore corrisponde a circa 1/4 del valore di apertura della bocca.
Il limite massimo di traslazione laterale della mandibola in occlusione abituale, considerato fisiologico, è pari (più frequentemente la traslazione della mandibola è verso sinistra).
Negli spostamenti laterali mandibolari i due condili si comportano in maniera diversa l'una dall'altro. Il condilo omolaterale (dello stesso lato) allo spotamento ruota intorno all'asse verticale spostandosi lateralmente e posteriormente (condilo ruotante). L'altro condilo (condilo orbitante) subisce uno spostamento anteriore e mediale (interno) fino al tubercolo articolare dell'osso temporale. I denti canini (chiave canina) controllano la lateralità in bocca, così come i molari (chiave molare) gestiscono la verticalità
La mandibola si trova in condizione di riposo quando esiste uno spazio libero interocclusale posteriore (denti non a contatto, 1-3 mm di distanza tra i premolari inferiori e superiori), il sigillo anteriore è in normotono (labbra chiuse senza sforzo), la lingua è spontaneamente appoggiata sul palato (con la punta appoggiata sulla papilla retroincisiva e con la parte anteriore del suo dorso sul palato duro) e vi è una regolare respirazione del naso.
La verticalità in bocca o dimensione verticale (apertura boccale a riposo) è determinata dai denti molari (chiave molare), così come per il piede, la verticalità, è regolata dal retropiede.
La relazione centrica funzionale esprime la centratura dei condili mandibolari rispetto alle relative fosse condilari in condizioni di riposo fisiologico mandibolare e in ortostatismo (posizione eretta) abituale. Tale condizione è attuabile solo in condizioni di postura fisiologica del capo e del collo (non si può cioè mettere una mandibola in centrica rispetto al cranio senza posizionare contemporaneamente in centrica anche il cranio rispetto al tratto cervicale e quindi normalizzare la postura). La ricerca della relazione centrica funzionale deve rappresentare al priorità assoluta in ortodonzia e gnatologia. Mirare al riprisitino delle funzioni è infatti probabilmente l'atto terapeutico più importante, secondo il principio che è la funzione che governa e plasma la struttura. In altre parole una normalizzazione strutturale locale non deve esser fine a se stessa ma possedere l'obiettivo finale di un riequilibrio/miglioramento funzionale che, in questo caso, dalla bocca si amplifichi a tutta la postura.
Si passa da una relazione centrica funzionale a una occlusione centrica quando l'occlusione abituale avviene con la mandibola in equilibrio rispetto alle fosse glenoidee (equilibrio dei condili) ossia i denti intercuspidano tutti contemporaneamente in maniera corretta.
Tutte le volte che la situazione di occlusione centrica non viene riscontrata ci troveremo di fronte a maloclussioni ovvero ad anomale relazioni di contatto tra i denti che generano traslazioni mandibolari sul piano sagittale e/o sul piano trasversale. In generale le alterazioni scheletriche bilaterali simmetriche si evidenziano sul profilo ovvero sul piano sagittale, mentre quelle asimmetriche si esprimono sul piano trasversale come torsione mandibola-cranio.
Nella definizione della classe scheletrica occorrerebbe sempre valutare, oltre al rapporto mascella-mandibola, la curva del tratto cervicale (in particolare la cerniera atlanto occipitale), la postura linguale tramite il sigillo labiale, nonchè la postura generale del soggetto; il tutto non solo dal punto di vista strutturale ma anche (e soprattutto) funzionale.
 La I classe scheletrica, che definisce la normalità fisiologica, corrisponde a: testa in “centrica" rispetto al tratto cervicale, mandibola in “centrica" rispetto al cranio, lingua in “centrica" sul palato, unita cranio-cervico-mandibolare in "centrica" rispetto al corretto baricentro corporeo (postura generale fisiologica). Queste tre "relazioni centriche" essendo interdipendenti vanno ricercate e valutate contemporaneamente. Essendo esse inoltre, a loro volta, strettamente dipendenti dalla postura in generale, risulta evidente la necessità di un completo esame posturale.
La I classe scheletrica, che definisce la normalità fisiologica, corrisponde a: testa in “centrica" rispetto al tratto cervicale, mandibola in “centrica" rispetto al cranio, lingua in “centrica" sul palato, unita cranio-cervico-mandibolare in "centrica" rispetto al corretto baricentro corporeo (postura generale fisiologica). Queste tre "relazioni centriche" essendo interdipendenti vanno ricercate e valutate contemporaneamente. Essendo esse inoltre, a loro volta, strettamente dipendenti dalla postura in generale, risulta evidente la necessità di un completo esame posturale.
La II classe basale definisce classicamente una retrusione della mandibola rispetto alla mascella (corrispondente a dislocazione posteriore alta dei condili rispetto alle fosse temporali con conseguenti traiettorie condilari più ripide), sigillo labiale inefficiente (in quanto il labbro inferiore risulta posteriorizzato rispetto al superiore), possibile alterazione della postura linguale a a riposo e in deglutizione.
Nella III classe avremo: protrusione della mandibola rispetto al mascella (condili in posizione anteriore e inferiore e quindi traiettorie condilari più dolci), incompetenza del sigillo labiale in quanto, in questo caso, il labbro inferiore risulta anteriorizzato rispetto al superiore, possibile alterazione della postura e funzione linguale.
Le malocclusioni si classificano generalmente in:
- Morso profondo o sovramorso (overbite): gli incisivi superiori coprono molto quelli inferiori, a volte completamente. Se gli incisivi superiori sono flessi anteriormente creando così uno spazio trasversale eccessivo tra loro e gli incisivi inferiori (overjet), questa situazione fa perdere la chiusura delle labbra (sigillo labiale) e obbliga la lingua ad un lavoro anomalo a ogni deglutizione di saliva. Questa malocclusione viene classicamente definita di II classe, I divisione. Se gli incisivi superiori sono piegati posteriormente, ciò può condizionare i movimenti della mandibola costringendola a stare più indietro (classicamente definita come malocclusione di II classe, II divisione).
- Morso inverso (overjet negativo, crossbite): si riscontra nelle classiche malocclusioni di III classe. In questo caso esiste uno spazio trasversale tra incisivi superiori e inferiori a causa di protrusione della mandibola (per cui gli incisi inferiori risultano anteriori ai superiori). Anche qui risulta compremesso il sigillo labiale e la normale funzione di deglutizione e masticazione.
- Morso aperto: è presente molto spazio verticale (dimensione verticale) fra i denti anteriori superiori e inferiori. Oltre al fatto di perdere il sigillo delle labbra, in questi casi si instaura anche una deglutizione, detta infantile, con la lingua che spinge violentemente fra le due arcate, probabilmente per cercare di ottenere quella chiusura che permetta una depressione utile alla deglutizione.
- Morso incrociato: i denti di un lato o di entrambi i lati combaciano in modo inverso rispetto alla norma. Il morso incrociato monolaterale è quasi sempre accompagnato da spostamento laterale di mandibola e mento verso il lato opposto all'incrocio. In tali casi è comune il sovraccarico della articolazione dello stesso lato della deviazione e una contrattura muscolare asimmetrica. Nel morso incrociato bilaterale la simmetria può essere conservata ma l'occlusione "a forbice" limita i movimenti funzionali della mandibola causando lo spasmo (contrazione) dei muscoli facciali.
- Affollamento dentale: è causato dalla differenza tra spazio esistente e dimensione dentale. Si ha così intrinseca instabilità di combaciamento, disfunzione dentale specifica. In queste condizioni è facile che si possa instaurare un bruxismo e un sovraccarico delle articolazioni mandibolari (muscoli masticatori molto contratti).
- Occlusione testa a testa: la mancanza di contatto "dente con due denti" determina una instabilità di appoggio dentale. Si ha così frequentemente una sensazione di incertezza di combaciamento con la lingua che cerca di compensare il problema incuneandosi e fungendo da "cuscinetto". Per questo motivo i bordi della lingua sono frastagliati e presentano lo stampo dei denti. La deglutizione è anomala e lo stato dei muscoli facciali è pesantemente alterato e contratto.
- Morso edentulo (estrusione dentale) se mancano da molto tempo i denti di un'arcata, gli antagonisti, non combaciando con niente, tendono normalmente a crescere incuneandosi parzialmente nello spazio esistente (estrusione dentale con incastro). In queste condizioni i movimenti funzionali di masticazione della mandibola sono fortemente limitati e si determina una contrazione muscolare anomala che funge da freno alla mandibola in modo da evitarle l'urto contro i denti adiacenti. I muscoli facciali sono particolarmente contratti ed affaticati.
Nel caso in cui i denti antagonisti crescono fino a chiudere tutto lo spazio esistente, incuneando totalmente e arrivando così anche a toccare la gengiva dell'altra arcata, essi impediscono del tutto l'appoggio masticatorio posteriore, vero e proprio puntello di sostegno delle articolazioni temporo-mandibolari. In tale situazione, la diminuita dimensione verticale che ne risulta determina anche una compressione del menisco articolare omolaterale (dello stesso lato disfunzionale) con conseguente usura precoce e dislocazione (spostamento). I muscoli facciali omolaterali risultano generalmente particolarmente contratti e affaticati.
Evidentemente le malocclusioni possono derivare anche da anomalie strutturali ossee come, ad esempio, in caso di masticazione monolaterale infantile che, di conseguenza, comporta uno sviluppo asimmetrico degli ossi mascellari (dismorfosi) con maggior sviluppo dell'osso mascellare dello stesso lato della masticazione e conseguente traslazione laterale opposta della mandibola. Anomalie nello sviluppo anatomico della cavità orale, delle ossa mascellari e di conseguenza del cranio possono derivare anche da un disarmonico utilizzo della lingua, loro naturale conformazione morfo-funzionale, nella prima infanzia in particolare
Si stima che almeno il 70% della popolazione soffra di disfunzioni dell'apparato stomatognatico (non sono rari i casi di artrosi delle articolazioni temporo-mandibolari già a 12 anni). Dato il peso sia ponderale che fisiologico dell'unità cranio-cervico-mandibolare, altrettanto chiaro risulta come tali disfunzioni possono essere implicate in patologie di origine posturale sia muscolo-scheletriche che organiche, sia discendenti (originanti dall'apparato stomatognatico) sia ascendenti (che originano dai piedi), come più spesso accade, miste; appoggio podalico e appoggio occlusale rappresentano due fattori di enorme influenza del posizionamento del bacino, quest'ultimo fattore critico riguardo la più importante funzione dell'organismo ossia il moto specifico (deambulazione).
E' evidente che una malocclusione incide direttamente su tutti i muscoli masticatori, alcuni dei quali possono andare incontro ad un marcato aumento del tono muscolare (ipertono) con comparsa di indolenzimenti, dolori, disfunzioni stomatognatiche, alterazioni posturali ecc. Le torsioni cranio-mandibolari, in particolare, possono interferire sulla fisiologica funzionalità dei recettori visivi, uditivi e vestibolari. I muscoli del viso e del collo, coinvolti in continue tensioni per tenere la testa e la mandibola in particolari posizioni non fisiologiche, possono scatenare vari meccanismi patologici.
Di seguito si riportano alcuni articoli specifici di studi effettuati per capire la relazione fra ATM e Postura scorretta;
La relazione tra occlusione dentale / stato dell'articolazione temporomandibolare e salute generale del corpo: Parte 1. L'occlusione dentale e lo stato dell'ATM esercitano un'influenza sulla salute generale del corpo?
ci sono stati vari studi che hanno suggerito una relazione tra lo stato di occlusione dentale / articolazione temporo-mandibolare (ATM) e la salute generale del corpo. Pertanto, è importante chiarire le relazioni sistematiche e i corrispondenti meccanismi di azione tra di loro.
Obiettivi: lo scopo di questa parte dello studio era di rivedere le relazioni tra occlusione dentale / stato dell'ATM e salute sistemica del corpo sulla base della letteratura pubblicata.
Metodi: questo studio, basato principalmente su articoli specialistici sottoposti a revisione paritaria, ha determinato che lo stato di occlusione dentale / ATM esercita un'influenza sulla sincronizzazione dei muscoli della testa e della mascella con i muscoli di altri siti del corpo per una corretta postura del corpo; stabilità del corpo come equilibrio del corpo (equilibrio), fluttuazione del baricentro e stabilità dello sguardo; e le prestazioni fisiche insieme alla forma fisica.
Conclusioni: pertanto, queste relazioni dovrebbero essere ulteriormente studiate ed estese a tutto il corpo e i meccanismi di azione dovrebbero essere chiariti.
Oppure,
Disfunzione cervicale asintomatica (CSD) in pazienti con alterazione interna dell'articolazione temporo-mandibolare
I pazienti con disturbi temporomandibolari (TMD) mostrano spesso sintomi correlati alla colonna cervicale. Non è tuttavia noto se i pazienti con TMD che non presentano sintomi nella regione del collo abbiano spesso segni di disfunzione del rachide cervicale (CSD) e se vi sia una localizzazione predominante di questi CSD asintomatici. In uno studio clinico prospettico e controllato in cieco, è stata esaminata la prevalenza e la localizzazione del CSD asintomatico in pazienti con TMD. Trenta pazienti con alterazione interna dell'articolazione temporo-mandibolare, ma senza problemi al collo, sono stati confrontati con controlli sani di età pari a 30 anni e di genere. Nel gruppo di pazienti sono state riscontrate disfunzioni significativamente più asintomatiche delle articolazioni vertebrali e aumento della tenerezza muscolare. La differenza tra pazienti e non pazienti per disfunzione articolare vertebrale e dolorabilità muscolare era maggiore nella colonna cervicale superiore. Questi risultati supportano la tesi secondo cui dovrebbe essere eseguito un esame complementare di quest'area, anche quando i pazienti con TMD non riportano alcun problema al collo.
In Conclusione possiamo dire che ATM e Postura sono legate e spesso si tende a non relazionare le due cose.
E’ quindi importante ricordare quanto sia opportuno verificare le condizioni della propria occlusione qualora si avvertissero problematiche a livello del tratto cervicale o problemi comunque legati alla postura generale, dato che come riportato da studi scientifici le due cose siano a stratto contatto o comunque possano essere legate in qualche modo.
Anche il Bruxismo porta ad avere problematiche cervicali e possibili mal di testa, ennesima prova di come occlusione e mal di testa / problemi a livello cervicale siano collegati, importante saper riconoscere ed intervenire al fine di intervenire nel modo giusto ed evitare complicazioni ulteriori.
Referenze:
- Dr. Giovanni Chetta approfondimenti
- The Journal of Alternative and Complementary Medicine Paradigm, Practice, and Policy Advancing Integrative Health
- Author information Matthias Fink ; Dr. Harald Tschernitschek ; Dr. Meike Stiesch-Scholtz
- The Journal of Craniomandibular & Sleep Practice
Author : Riccardo Di Paola Writing Articles & Social Media Marketing Scienze Salute Benessere